胸部食道がん根治手術は食道亜全摘術にリンパ節郭清を加えたもので,胃で再建するのが一般的です.定型手術の中で最も体への負担が大きい手術ですが,ロボット支援手術を含めた鏡視下手術の導入や術後の疼痛管理の進歩により負担は軽減されてきました.
食道がんの部位,胸部-頸部-腹部
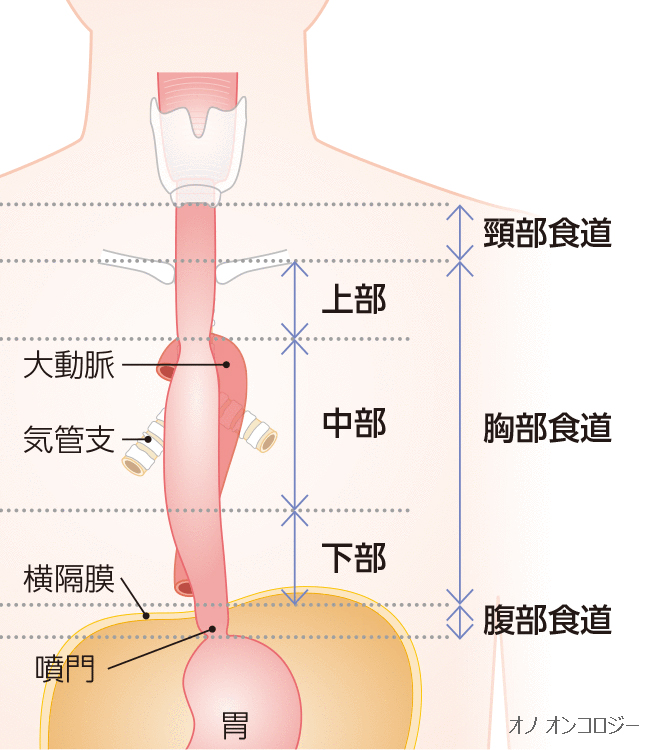
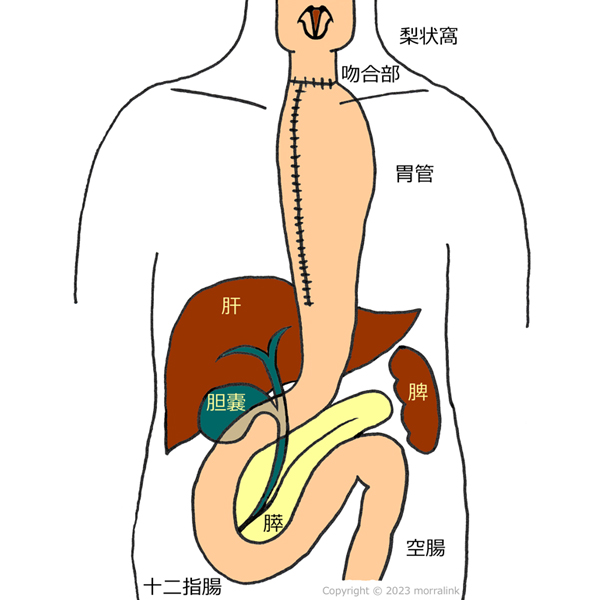
食道は長い管腔臓器で頸部,胸部,腹部と分けられています.本邦では胸部食道の扁平上皮がんが最も頻度が高く,食道がんの85% 以上がこれに相当します(大阪医療センター 食道).自分もこのがんでした.本サイトでは胸部食道がんについて記載します.専門用語の説明や解剖学的な説明が多くなり,分かりづらくなりすみません.再建した図は気に入ったものが見当たらなくて,自分で描きました.
頸部食道がんは頻度が少なく食道がん全体の約4~5%です(近畿大学 頸部食道がん).進行癌では根治と機能の面から喉頭を合併切除するのが標準手術とされており、術後は通常、声を失ってしまいます。再建は小腸の一部を頸部に移植するため小腸の血管を顕微鏡下の血管吻合を行い,さらに気管を直接頸部に出す手術が必要です.しかし頸部食道は放射線の感受性も高く、近年は、抗がん剤と放射線を併用する化学放射線療法によって、手術しないで腫瘍の完全消失を図る治療が行われています。
腹部食道がんは胃のすぐ上部の食道にできるがんで欧米で頻度の高い食道がんです.逆流性食道がベースにあり,胃の粘膜が食道の方に伸びてきて,そこから発生する腺癌でバレット食道がんと呼ばれ,本法では頻度の少ないがんです.以前友人が国際学会の準備で同じ食道がんでも欧米と日本では様相が異なり過ぎで(広島市民病院 食道がんの外科治療および集学的治療)討論がかみ合いそうにないとぼやいていたのを思い出します.
手術を受ける病院
大腸がんや胃がんは患者数が多く,病院・術者による手術成績はそれほど変わらないとされています.しかし食道がんは胃や大腸がんに比べると罹患率が低く,症例数の多い施設での成績が良いようです (N Engl J Med 2002).また学会認定施設で手術関連死亡や縫合不全の頻度が少なく (Esophagus 2020) 5年生存率が良好と報告されています (Esophagus 2020).手術に慣れた外科チームに加え看護師や理学療法士などコメディカルのチーム力のある病院を選びたいものです.食道がん根治手術の体への負担(手術侵襲)は定型的な手術の中では最も大きく,重篤な合併症を来す頻度が高く,手術死亡も考慮に入れないといけないのが実情です.日本における5354手術で合併症の頻度は41.9%,在院死亡率は3.4%と報告(Surg Today 2016)されていますが,自分が手術を受けた病院では在院死亡率は1%以下と聞きました.それでも簡単な遺書を作成しました.
胸部食道がん根治手術
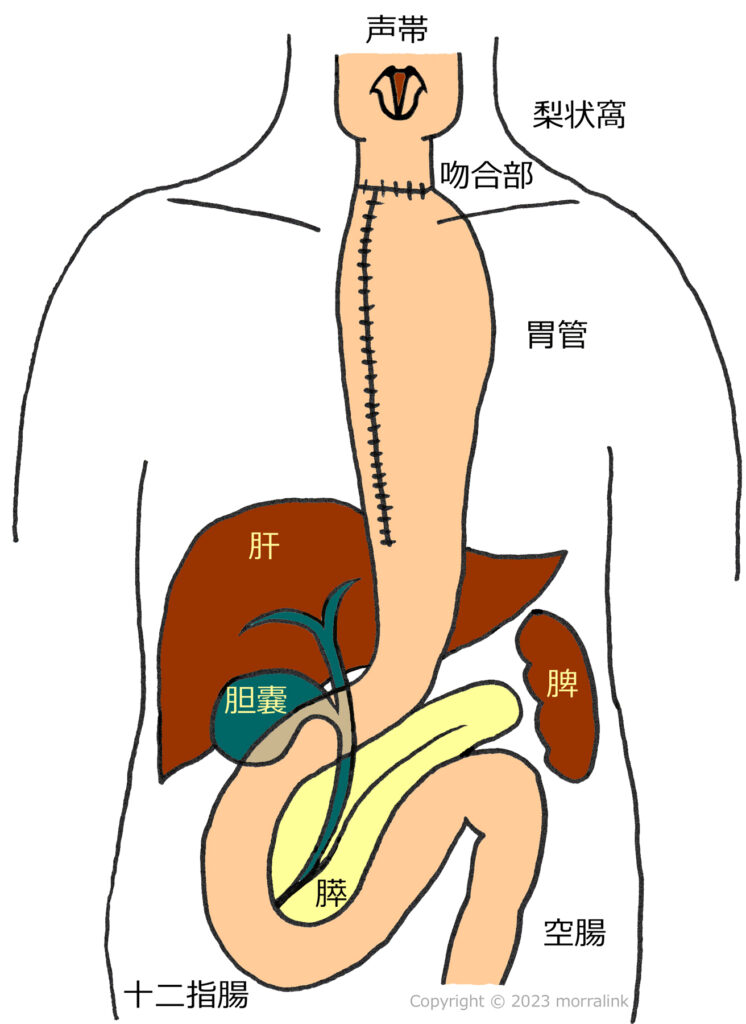
胸部食道がん根治手術は食道亜全摘術+リンパ節郭清です.根治手術とは治癒を意図して行う手術のことです.亜全摘というのはほぼ全摘という意味で,リンパ節郭清 というのは転移の可能性のあるリンパ節を一括して切除することを意味します.食道は最上部で咽頭,喉頭と一体になっているので,完全に切除すると喉頭と咽頭の下部を一緒に切除することになり,声を失うことになります.それで胸部食道がんでは最上部の食道を少しだけ残して切除するのが普通で亜全摘術と称します.
食道がんは膵がんほどではないとしても悪性度の高いがんで,広範なリンパ節転移を来しやすいうえ,進行が速いがんです.そのためがんの近くの胸部リンパ節のみでなく上腹部と頸部のリンパ節も郭清することが多く,3領域郭清と呼ばれます.
食道の再建
切除した食道を再建するため残った胃(残胃)を持ち上げて切断した頚部食道とつなぐのが最も一般的な術式です.胃上部と胃周囲のリンパ節を一緒に切除し,血行を悪くしないように,また頸部まで持ち挙げやすい形にするため少し細い形にすることが多く,胃管と称します.胃を持ち上げる経路として食道がもともとあった後縦隔を通す方法と胸骨の背側を通す後胸骨経路があります.距離は後縦隔が短いのですが,胸の真ん中,心臓や期間の背側なので,食道と胃をつないだ部位(吻合部)や持ち上げた胃にトラブルが生じた時には処置が難しくなります.また,術後の逆流性食道炎の頻度が胸骨後経路のの方が低いとされます.以前は胸壁前(胸部の皮下)を通して再建することも行われていました.裸になると前胸部の皮下が胃の形に膨らんでおり,見た目で違和感があることや,吻合合併症が多いためほとんど行われなくなりました.また,症例数は少なくなりますが胃の手術を受けて胃が使えない患者さんの場合には大腸や小腸を食道の代わりに使うこともあります.
リンパ節郭清
リンパ節郭清とはリンパ節をひとつづつ摘み取るのではなく,決められた領域のリンパ節を周囲の脂肪組織とともに一塊で切除することを言います.がんの原発巣と周囲への進展やリンパ節転移をまとめて切除すること(en bloc 切除)が,がんの手術では重要とあるとされてきました.
食道がんはリンパ節転移を来しやすく,食道中下部では少し離れた胃の上部や気管後側方左右(反回神経周囲)のリンパ節,食道中部上部では反回神経周囲や首の付け根に近い部位のリンパ節に転移する頻度が高くなります.治療効果と患者さんの負担のバランスは微妙でどこまでリンパ節を郭清するかは長年議論されてきました.近年は3領域(頸部,胸部,腹部)のリンパ節の郭清が行われることが多いのですが,最新のガイドラインでは再度全身状態によって郭清範囲を縮小することも推奨されています.
反回神経リンパ節
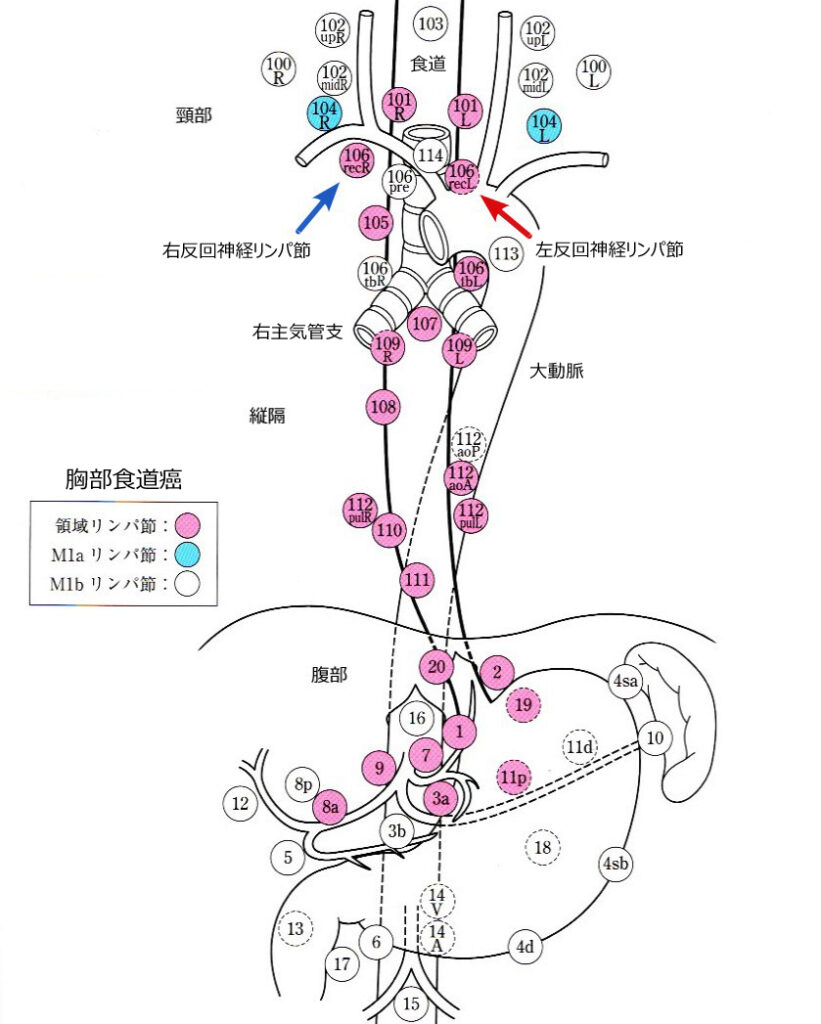
食道癌取扱い規約12版 胸部食道癌領域リンパ節 日本食道学会 金原出版 改変
反回神経は脳幹からいったん胸腔に向い太い動脈でUターンして声帯に到るためこの名前がつきました.声帯を動かす神経で飲食時には声門を閉じ誤嚥を防止する重要な役目を持ちます.麻痺すると声が出しづらくなり,しゃがれ声(嗄声)をきたし誤嚥しやすくなります.
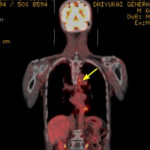
以前より食道がんはこの神経周囲のリンパ節に高率で転移することが知られていました.しかし少し神経を触っただけでも反回神経麻痺をきたすことがあり,特に左側は術野の最も深い位置で手術操作が難しいため,リンパ節郭清が不十分なことが多かった部位です.自分が国立がんセンターのレジデントをしていたころ(30年くらい前)もこの部位だけは随分控えめに手術していました.この頃の研究では左反回神経周囲にリンパ節転移があった場合3年生存した症例はないとの記載がありました(日消外会誌 1989).
最近では胸腔鏡やDaVinchも登場しより精度の高い郭清が行われています.実は自分のリンパ節転移はこの左反回神経周囲 (106recL:図の赤矢印)にあったのです.昔の手術だったら早期に再発していたかもしれません.
頸部リンパ節郭清
上記図で101(頸部食道傍),102mid(中深頚リンパ節),104(鎖骨上リンパ節)を郭清するのが標準です.治療を受けた病院外科の症例検討会で,浅いがんだから頸部郭清はしなくてもよいのでは,との意見もあったようですが主治医の判断もあり郭清してもらいました.乳び胸や頸部のリンパ嚢胞は郭清による合併症と考えられますが,左迷走神経節周囲に転移があった場合,次に飛び火するのがこの鎖骨上リンパ節(104番)です.
病理検査で104番は陰性でしたが,がんの進展きりきりの切除より余裕のある切除ラインの方が安心です.少し怖い話ですが,実はこの判定はリンパ節の中央をスライスした面でのみ判断するのが通例で,縁っこに少量のがん細胞があったら発見できないのです.すなわち病理検査は陰性でも転移していた可能性はごくわずかながらあるということです.関係者しか分からない話で恐縮ですが,主治医と頸部郭清の勝利感を分かち合いました.
手術の後,食道癌診療ガイドラインが改訂され,頸部リンパ節郭清の推奨度がBからC(弱く推奨)に変更されました.別項に記載します.
鏡視下手術
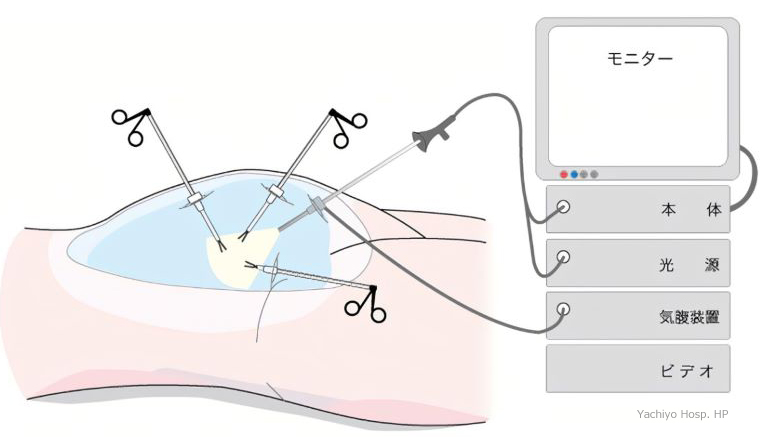
小さな傷から細いビデオカメラを入れ,モニターを見ながら行う手術を鏡視下手術といいます.腹腔鏡下手術,胸腔鏡下手術や関節鏡手術などのことで,ロボット手術のDa Vinciも同様に鏡視下手術となります.食道がん根治手術の場合,胸部には操作器具を入れる小さな穴をあける1cm強の創だけで大きな傷は不要です.腹部も腹腔鏡下で主な手術操作を行い傷は小さいのが数カ所,正中上部10㎝弱の手術創は主に胃を首まで持ち上げるのに用います.
小さな傷から細いビデオカメラを入れ,モニターを見ながら行う手術を鏡視下手術といいます.腹腔鏡下手術,胸腔鏡下手術や関節鏡手術などのことで,ロボット手術のDa Vinciも同様に鏡視下手術となります.食道がん根治手術の場合,胸部には操作器具を入れる小さな穴をあける1cm強の創だけで大きな傷は不要です.腹部も腹腔鏡下で主な手術操作を行い傷は小さいのが数カ所,正中上部10㎝弱の手術創は主に胃を首まで持ち上げるのに用います.
鏡視下手術の導入前は,大きな開胸創と大きな開腹創で手術をしていました.片方だけでも創の痛みが強いのですが,両方になると,半端ではなかったと思います.手術創の長さの合計は鏡視下手術手術によって短くなり,術後の創痛は圧倒的に軽減しました.頸部の創の大きさは以前とそれほど変わらず,痛そうに見えますが,実は開腹・開胸より創痛はずっと軽微なのです.余談ですが皺に合わせて切開することもあり,跡が残りにくいのです.
開胸といっても外科医以外は具体的に何が行われるかわからないと思いますが.開胸では肋骨と肋骨の間を大きく切り開き,後ろ側で肋骨を一部切除して,開きやすくして,前側と後ろ側に開胸機を入れ徐々に開いて行きます.はっきり言って無理やり開いてゆく感じなので,筋肉が一部裂け,肋骨が切断してあっても他の肋骨が折れたりすることもある残酷物語なのです.それでもきれいに治癒し術後早期に創痛から解放される患者さんも多いので,人間の治癒力はすごいものだと感心してしまいます.一方このような開胸創が体に与える負担はとても大きいと考えられ,胸腔鏡下手術のありがたさを感じます.
手術で傷をつけるとその部分を修復しようと体は反応し多大なエネルギーと栄養素を使い体力を奪います.また,創の痛みだけでも種々の化学伝達物質が飛び交い体の負担となり,大きなストレスがかかります.鏡視下手術手術によりこれらが大幅に軽減しました.鏡視下手術手術の導入は創の縮小のみでなく,手術の繊細さや精度が向上させ,治療効果が高まると同時に体への負担が減少しました.鏡視下手術により出血量の減少や術後肺炎の減少が認められ,術後早期に離床できるので入院期間も短くなりました.愛知県がんセンターでは出血量は315mLから150mLに低下し,術後重症肺炎の頻度は3.8%から1.2%に減少(軽度の肺炎は16.2%から10.8%),入院期間も4日間短くなったのです(愛知県公開講座 2019).但し術前のリハビリを含めた運動や術後の早期リハビリも重要とのことです.
術後の疼痛管理
傷が小さくなった上に術後の疼痛管理も随分進歩しました.以前は鎮痛剤の座薬か鎮痛剤の筋肉注射だけでした.現在では鎮痛剤は点滴で全身投与するので効果が断然早いのです.それに加え,硬膜外ブロック,すなわち脊髄に近い所に細いチューブを入れ持続的に薬剤を投与する神経の元から痛みを遮断する方法も用いられます.自分の場合,8時間もかかる大手術で何カ所も傷があるのに,術後の痛みをほとんど感じませんでした.看護スタッフも昔は痛みを我慢させるような仕事をせざるをえなかったのですが,現在では痛みは感じさせないことを最優先する対応になりました.術後の痛みを我慢しなくてすむのが現在の術後の疼痛管理の基本と言えます.
手術支援ロボット DaVinch
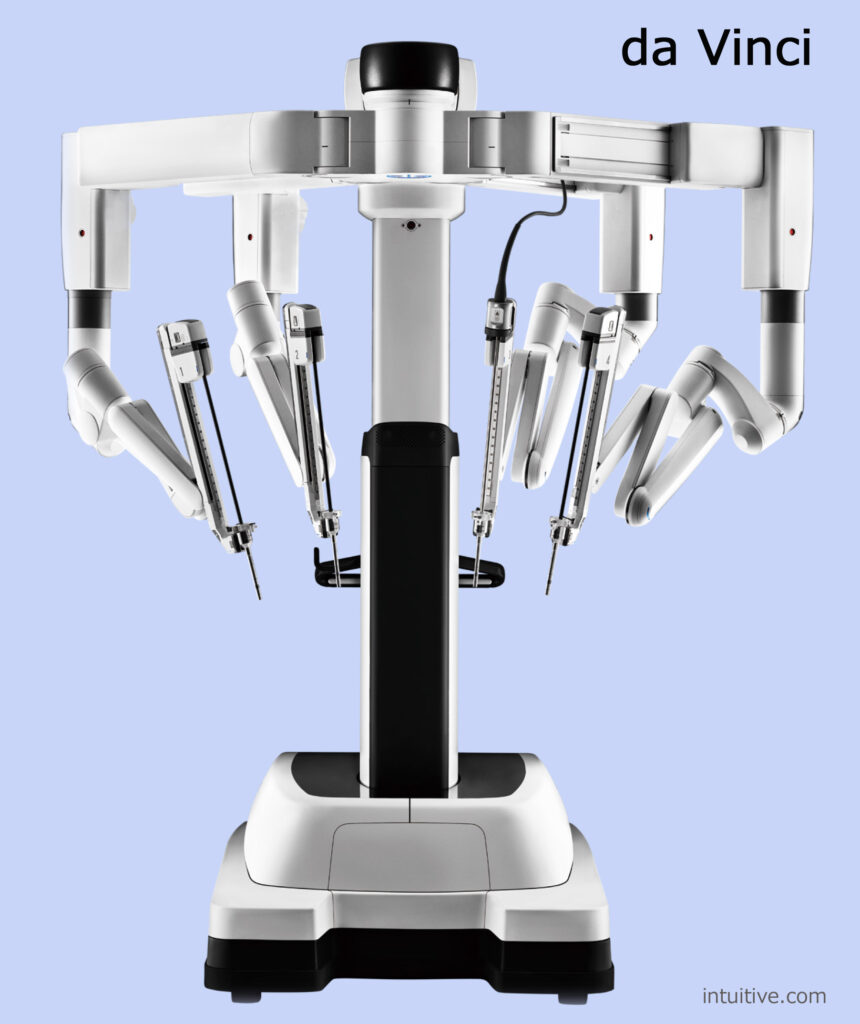
手術支援ロボット のDaVinci を使用できる枠がちょうどいいタイミングで空いていました.システムは病院で1台,各科で手術をするため予約を取るのは大変なようでした.DaVinciの手術器具は通常の鏡視下手術手術の器具より複雑な動きが可能ですが,体内で操作する感触を伝えてくれない欠点があります.自分が鏡視下で手術をしていた時には手術器具からの感触を重要な情報と感じていたので,それが伝わってこないのは気味が悪く,DaVinciで手術を受けるのに抵抗感がありました.しかし主治医がより繊細な手術が可能で(術者の)疲れも少ないと言うのでロボット手術を受けることに決めました.
DaVinciのロボット手術システムは1mmの血管を吻合(血管や管腔構造を縫い合わせること)できることを目指して開発されたとのことです.精度が非常に高く,細かな捜査でも手振れが起きないよう設計されています.後側から回り込んで手術できるので,特に狭い所ではふつうの手術より無理なく処置ができそうです.国内では400台くらい導入されており,一人勝ちの状態です.操作性がよいことが何より魅力的ですが,先述のように触覚が無いことは怖い気がします.また非常に高価で維持費だけで年間2000万円以上かかることも大きな負担です.
日本では川崎重工とシスメックス(検体検査関連大手)合弁のメルカロイド社が手術ロボット・システム hinotori を完成させました.経費が安いことと小型で日本の手術室にも適合しやすいことは大きな利点に思われます.また触覚に関しては東京工業大学発のスタートアップ,リバーフィールド社が、ロボットアームの駆動システムに空気圧を使用し、「手で触れている感覚」を伝える『手術支援ロボット』EMARO(エマロ)を製品化しました.手術している臓器や組織のの感触があることは,操作の正確性や安全性において,非常に重要な要素と思います.国産のシステムがうまく導入され広がることを楽しみにしています.

コメント
食道がんの説明とてもわかりやすいものでした
同窓会懐かしい皆さんと久しぶりにお話しも出来,楽しい時間でした